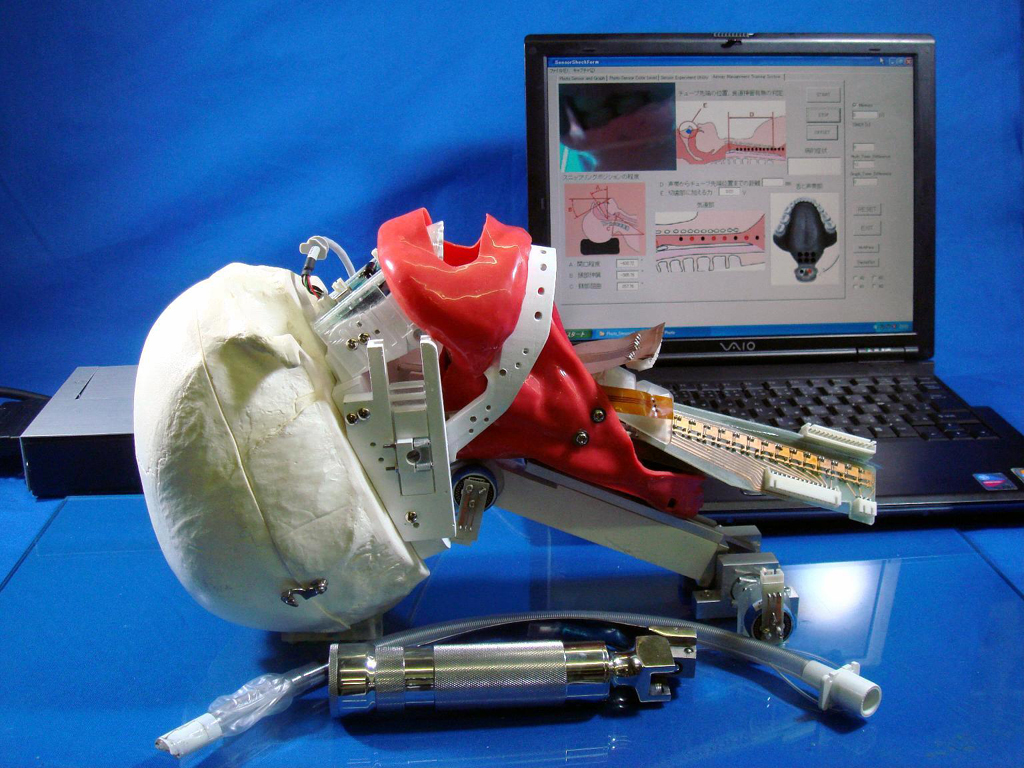
WKA-1
( W aseda K yotokagaku A kagaku - No. 1 )
気管挿管は,心肺停止,酩酊状態,昏睡状態,多発外傷などが原因で塞がった気道を確保し,酸素を肺まで供給するための医療手技であり,さらには多発外傷による出血と胃異物から肺を保護する効果もある(Fig.1).しかしながら,気管挿管は救急医療の基本手技であるにもかかわらず,多くの医療事故が発生している.
従来,気管挿管手技の訓練は熟練医師の指導のもとに,実際に患者に対して気管挿管を施すことで行われてきた.しかし,倫理的な問題から,近年ではマネキンを使用した訓練が主流になりつつある.現在様々な会社から気管挿管マネキンが販売されているが,訓練者に手技の評価をフィードバック可能なモデルは未だに存在しない.
そこで本研究では,気管挿管手技を定量的に評価し,その評価を訓練者に対してフィードバックすることが可能な,気管挿管訓練用頭部モデルの開発に取り組んでいる.われわれはまず,気管挿管の際に発生する医療事故についての調査を行い,その結果にもとづいて手技を評価するための計測項目を選定した.そして,それらの項目を計測するためのセンサを内蔵した頭部モデルWKA-1の開発を行った.また,開発した頭部モデルを用いて実証実験を行い,頭部モデルの有用性を確認した.
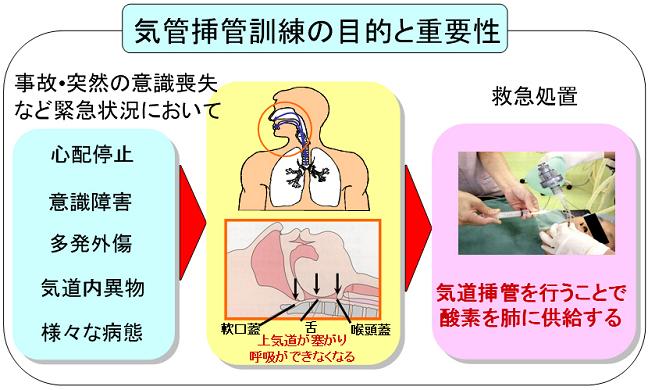
Fig. 1 Purpose of Airway managment |
2.機構
2.1 WKA-1
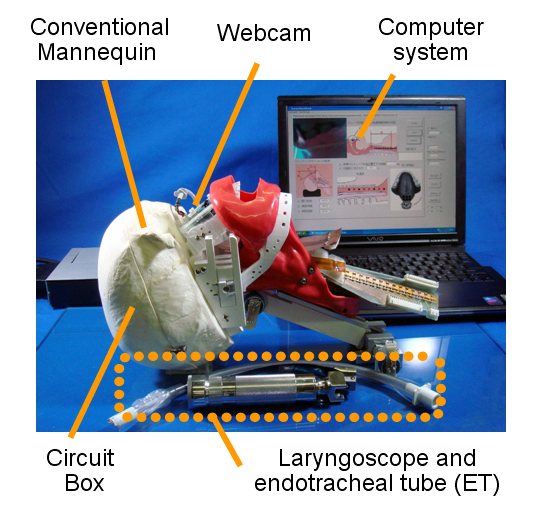
Fig.2 WKA-1(
Waseda
KyotoKagaku
Airway No.
1)
気管挿管訓練用頭部モデルは頭部モデルとノートパソコンから構成されている(Fig.2).頭部モデルは頚部,胸部,頭部,切歯部,舌部,声帯部,そして気道部の7部位からなる.各部位はそれぞれ,解剖学的所見にもとづいて設計した.また各部位には,力検出センサ,物体検出センサ,変位検出センサおよびポテンショメータを実装した(Fig.3).
a) Head, b) Incisor teeth, c) Tongue, d) Vocal Cord, e) Trachea
Fig.3 WKA-1のパーツ部
2.2 センサシステム
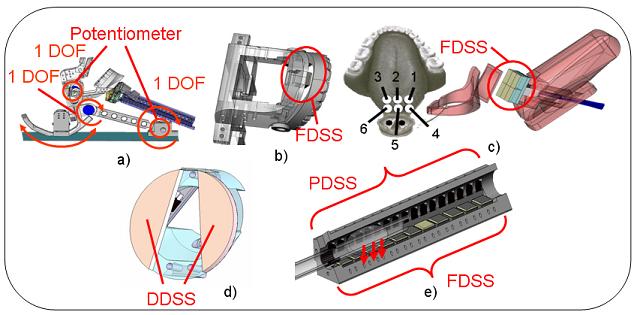
2.2.1 力センサシステム(FDSS)
力センサシステムはフォトインタラプタ, 弾性スポンジ, そして白色のプラスチック反射板で構成されている(Fig.4). 力センサシステムは反射型フォトインタラプタを使用し,弾性スポンジの弾性変形を読み取るようになっている.フォトインタラプタは最初に発光素子から出た光が反射物により反射し,受光素子がその光を受け取る.ここでは,外力による弾性スポンジの変形で,反射物とセンサとの距離が変化し,受光量が変わることにより電流が変化する.そしてこの回路に抵抗を接続し,電流量の変化を電圧の変化に変換することで,外力の変化を電圧値の変化として計測することが可能なセンサ系を実現した.
Fig.4 Principle of FDSS
2.2.2 位置検出センサシステム(PDSS)
物体検出システムは内面が黒色で塗装された円筒とそこに一列に配置されたフォトインタラプタから構成されており,円筒内に挿入された物体の検出を可能としている(Fig.5).基本原理は次のようになる.挿入物がない時はフォトインタラプタの発光素子から出た光は黒色の壁面に吸収され,受光素子に入る光の量に変化がなく,電圧の変化が無い.一方,挿入物がある時は,発光素子から出た光は挿入物に反射するため受光素子に入る光の量に変化が生じ,それによって電圧が変化する.0.3[V]の閾値を超える場合は物体があるとして,0.3[V]の閾値以下の場合は物体がないとする.このような原理で動作する13個のフォトインタラプタを一列に並べて設置することで,円筒内に挿入された物体の位置が検出できる
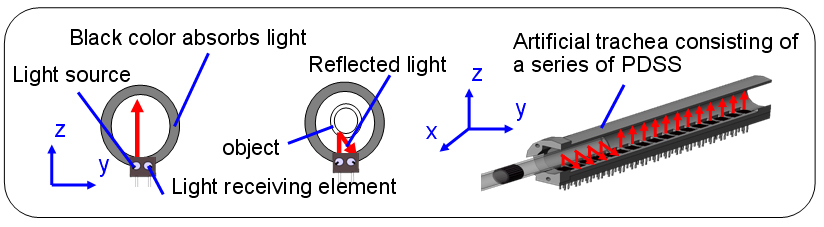
Fig.5 Principle of PDSS
2.2.3 変異検出センサシステム(DDSS)
変位検出センサシステムはフォトインタラプタ,そして弾性のある反射板で構成されている(Fig.6).センサシステムの原理は,力センサシステムとほぼ同様である.このセンサは,荷重によって生じる弾性反射板の変形を力検出システムと同様の方法で検知する.
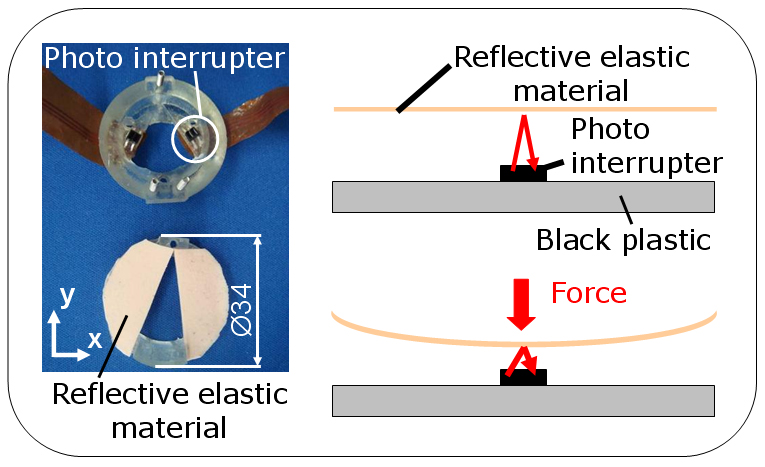
Fig.6 Principle of DDSS
3.実験結果
気管挿管訓練用頭部モデルを用いて気管挿管訓練の実証実験を行った.被験者は,麻酔科医7人と学生5人の計12名とした.Fig. 9には麻酔科医,学生それぞれの,挿管に要した時間,挿管時に切歯に加えられた荷重,開口角度,舌部および声帯に加えられた荷重を示す.

a) 1st Step: Optimal Position of head and neck
b) 2nd Step : Inserting of Laryngoscope into oral cavity, 3rd Step: withdrawal
of the laryngoscope
c) 4th Step: Inserting of endotracheal tube into vocal card
d) 5th Step: Positioning of the endotracheal tube e), 6th Step: Inflating endotracheal
tube's cuff on the trachea
Fig. 7 Procedure of airway management
挿管時間については,Fig.8.eのように麻酔科医は30[s]以下であったのに対し,学生は30[s]以上であった(P<0.05).切歯部については,麻酔科医はほとんど力を加えなかったのに対して,学生は力を加えながら喉頭展開を行った(P<0.05).舌部は,麻酔科医は2番と5番のFDSS(Fig.8.a,Fig.8.b)二力を加えながら喉頭蓋が開いている状態で舌を持ち上げ,気管チューブを挿入している事が確認された.
一方,学生は,麻酔科医より弱い力で喉頭蓋の展開を試み,喉頭蓋が開ききっていない状態で気管チューブを挿入した(P<0.05).ただし,舌部の6つのセンサの内,1,3,4,6番のFDSS計測値には有意差が無かった(P>0.05).
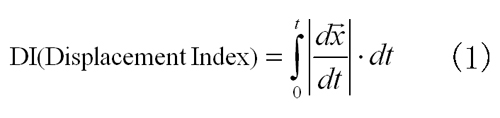
声帯部はチューブにより声帯部の動きを式(1)のように定義する.(t:気管挿管時間,x:声帯移動距離)この式により,麻酔科医はチューブによる左側声帯の動きが少なかったことに反して学生は麻酔科医より大きかった(P<0.05)(Fig.8.f).この実験により,挿管時間,切歯部,開口部,舌部,そして声帯部を評価パラメータとして決めることとした.
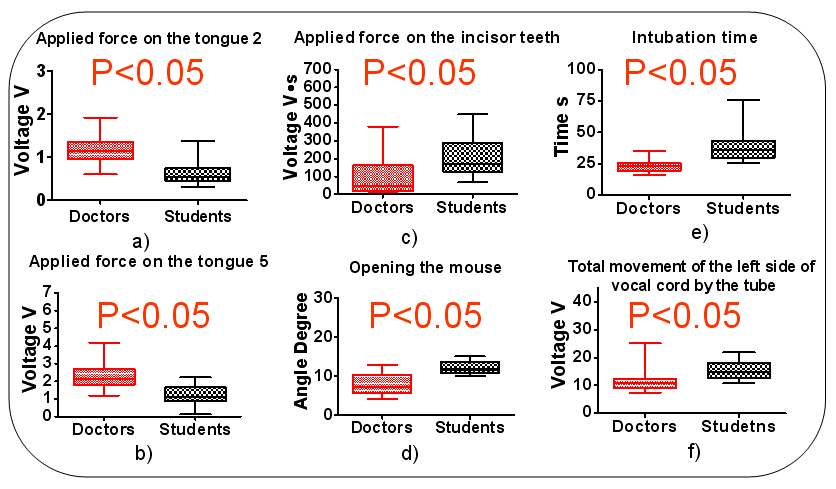
a) Applied force on the tongue 2 b) Applied force on the tongue 5
c) Applied force on the incisor teeth d) opening mouth e) Intubation time
f) Total movement of left side of vocal cord by the tube
Fig. 8 Result of the preliminary experiment with WKA-1